Рак яичка
Рак яичка
Опухоль яичка – наиболее распространенная онкологическая патология у мужчин в возрасте от 20 до 35 лет. В течение последних 30 лет отмечается тенденция роста заболеваемости раком яичка среди жителей развитых стран. Несмотря на бурное развитие лечебно-диагностических технологий, направленных на выявление и лечение данной онкопатологии, пациенты до сих пор умирают от этой болезни.
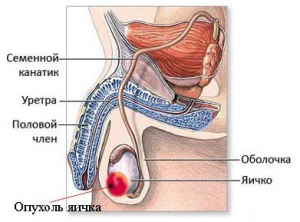 Выделяют несколько наиболее значимых факторов, увеличивающих риск развития рака яичка – это травма яичка, крипторхизм (неопущение яичка в мошонку), наличие опухоли яичка с противоположной стороны, семейный анамнез (наличие рака яичка у отца/брата), некоторые эндокринные расстройства, такие как гипогонадизм, гинекомастия, бесплодие. У больных с синдром Клайнфельтера рак яичка развивается чаще.
Выделяют несколько наиболее значимых факторов, увеличивающих риск развития рака яичка – это травма яичка, крипторхизм (неопущение яичка в мошонку), наличие опухоли яичка с противоположной стороны, семейный анамнез (наличие рака яичка у отца/брата), некоторые эндокринные расстройства, такие как гипогонадизм, гинекомастия, бесплодие. У больных с синдром Клайнфельтера рак яичка развивается чаще.
Типы рака яичка
По своему строению опухоли яичка достаточно разнообразны. Выделяют три большие группы, в каждую из которых включено несколько подгрупп. Это герминогенные – рак яичка, развивающийся из клеток семенного эпителия (наиболее частым вариантом является семинома), негерминогенные опухоли, развивающиеся из стромы яичка, а так же различные смешанные формы.
Стадии рака яичка
Помимо гистологического строения огромное значение имеет стадия процесса. Онкологи по всему миру пользуются стадированием по системе TNM, где первая буква – это оценка первичной опухоли (может быть произведена после орхфуникулэктомии – операции по удалению яичка и семенного канатика единым блоком), N – наличие метастатического поражения лимфоузлов, так называемое местное метастазирование, T – отдаленное метастазирование в другие органы. Для рака яичка так же используется четвертая буква – S, обозначающая повышение онкомаркеров рака яичка, что является прогностическим фактором.
рТ – Первичная опухоль
- рТХ Недостаточно данных для оценки первичной опухоли
- рТ0 Первичная опухоль не определяется (т.е. гистологически – рубец в яичке)
- pTis Внутриканальцевая герминогенная неоплазия (карцинома in situ)
- pTl Опухоль ограничена яичком и придатком без сосудистой/ лимфатической инвазии: опухоль может врастать в белочную оболочку яичка, но не во влагалищную оболочку
- рТ2 Опухоль ограничена яичком и придатком, имеется сосудистая лимфатическая инвазия, или опухоль прорастает белочную оболочку яичка с вовлечением влагалищной оболочки
- рТЗ Опухоль распространяется на семенной канатик с или без сосудистой/лимфатической инвазии
- рТ4 Рак яичка распространяется на мошонку с или без сосудистой/ лимфатической инвазии
N-Регионарные лимфатические узлы (клиническая оценка)
- NX Недостаточно данных для оценки состояния регионарных лимфатических узлов
- N0 Нет признаков поражения метастазами регионарных лимфатических узлов
- N1 Имеются метастазы в одном или нескольких лимфатических узлах до 2 см в наибольшем измерении
- N2 Имеются метастазы рака яичка в одном или нескольких лимфатических узлах от 2 см до 5 см (5 см в наибольшем измерении)
- N3 Имеются метастазы в лимфатических узлах более 5 см в наибольшем измерении
pN – Регионарные лимфатические узлы (патоморфологическая оценка)
- pNX Недостаточно данных для оценки регионарных лимфатических узлов
- pN0 Метастазы рака яичка в регионарных лимфатических узлах отсутствуют
- pNl Имеются одиночные или множественные (до 5 см) метастазы до 2 см в месте наибольшего измерения
- pN2 Имеется одиночный узел от 2 до 5 см в наибольшем измерении. Метастазы до 5 см в месте наибольшего измерения с поражением более 5 узлов или имеются признаки распространения опухоли за пределы узла
- pN3 Метастазы в лимфатических узлах более 5 см в месте наибольшего измерения
М – Отдаленные метастазы
- MX Недостаточно данных для определения отдаленных метастазов
- М0 Нет признаков отдаленных метастазов
- Ml Имеются отдаленные метастазы рака яичка
- М1а Поражены метастазами нерегионарные лимфатические узлы или легкие
- Mlb Другие отдаленные метастазы
pM-Патологические отдаленные метастазы
- Категория pM соответсвует категории M
- Sx Исследование маркеров сыворотки крови невозможно либо не выполнено
- S0 Исследование маркеров сыворотки крови показывает норму
- S1-S3 Различная степень повышения опухолевых маркеров
- Точное стадирование рака яичка имеет значение в выборе тактики лечения, а так же в дальнейшем прогнозе.
Зачастую рак яичка может никак себя не проявлять. Часть пациентов отмечает появление безболезненного уплотнения в яичке. Некоторые больные отмечают дискомфорт или тянущую боль в мошонке. Иногда обнаружить опухоль помогают жалобы больного на снижение полового влечения или бесплодие. Такие симптомы рака яичка, как появление крови в сперме, варикоцеле, припухлость и болезненность сосков и грудных желез, а так же боль в спине (возникающая при наличии метастазов) встречаются сравнительно редко.
Диагностика рака яичка
 Для диагностики рака яичка основную роль играет УЗИ органов мошонки. Это достаточно чувствительный метод, позволяющий определить рак яичка практически в 100 % случаев. Так же УЗ-диагностика позволяет выявить метастазы опухоли в парааортальные лимфатические узлы. Другим визуализирующим методом является магнитно-резонансная томография (МРТ), обладающая более высокой чувствительностью и специфичностью нежели УЗИ, однако стоимость данного метода не позволяет широко его использовать.
Для диагностики рака яичка основную роль играет УЗИ органов мошонки. Это достаточно чувствительный метод, позволяющий определить рак яичка практически в 100 % случаев. Так же УЗ-диагностика позволяет выявить метастазы опухоли в парааортальные лимфатические узлы. Другим визуализирующим методом является магнитно-резонансная томография (МРТ), обладающая более высокой чувствительностью и специфичностью нежели УЗИ, однако стоимость данного метода не позволяет широко его использовать.
Другим важным исследованием является определения уровня сывороточных маркеров. Три маркера – β-ХГЧ, АФП, ЛДГ – играют важную роль в прогнозе и стадировании заболевания (буква S в классификации). Важно понимать, что наличие нормального уровня сывороточных маркеров не является критерием отсутствия рака яичка.
Такие методы лучевой диагностики, как экскреторная урография и рентгенография органов грудной клетки необходимы для определения метастазов опухоли яичка. Экскреторная урография помогает оценить мочеточники, проходящие в забрюшинном пространстве – месте, куда метастазирует рак яичка.
Рентгенография органов грудной клетки – метод, позволяющий оценить состояние легочной ткани и наличие метастатического поражения.
Компьютерная томография брюшной полости и грудной клетки – метод, позволяющий выявить наличие метастазов в лимфатические узлы брюшной полости в случае, а так же метастазы в органы грудной клетки и необходимый для определения стадии, и, соответственно, тактики ведения больного. Компьютерная томография, несмотря на высокую стоимость, является более чувствительным методом диагностики рака яичка.
Такие методы диагностики, как остеосцинтиграфия и КТ/МРТ головного мозга показаны лишь при наличии симптомов.
Золотым стандартом лечения рака яичка является операция по удалению яичка с семенным канатиком – орхфуникулэктомия. Удаление яичка позволит поставить стадию заболевания, что важно в прогностическом плане, а так же в плане лечения в послеоперационном периоде.
В зависимости от результатов планового гистологического исследования определяется группа больных и дальнейшая тактика в их отношении.
Динамическое наблюдение, заключающееся в периодическом определении сывороточных маркеров, УЗИ органов мошонки, КТ органов брюшной полости и грудной клетки, на определенных стадиях заболевания является методом выбора.
Забрюшинная лимфаденэктомия
При нежелании или отсутствии возможности наблюдения возможно выполнение лимфаденэктомии – удаления лимфатических узлов забрюшинного пространства.
Адъювантная химиотерапия
В послеоперационном периоде возможно применение химиотерапии. Используются различные моно- и поликомпонентные схемы. Однако следует учитывать, что после химиотерапии возможно резкое снижение качества спермы вплоть до развития стерильности, поэтому перед проведением химиотерапии при желании иметь детей в дальнейшем должна быть произведена криоконсервация спермы.
Адъювантная лучевая терапия
Достаточно частым вариантом лучевой терапии в послеоперационном периоде является облучение парааортальных лимфатических узлов или облучение парааортальных и ипсилатеральных лимфоузлов (по типу «хоккейной клюшки» или «собачьей ноги»). Однако так же следует знать, что лучевая терапия снижает фертильность вплоть до бесплодия, что может потребовать предварительной криоконсервации спермы.
У пациентов, имеющих метастазы рака яичка в забрюшинном пространстве, методом выбора является химио- или лучевая терапия. Однако возможно выполнение забрюшинной лимфаденэктомии при нежелании пациента подвергаться другим видам лечения.



