Рак полового члена
Рак полового члена
Рак полового члена – относительно редко встречающееся заболевание, составляет менее 1% всех злокачественных новообразований у мужчин. Распространенность зависит в первую очередь от уровня жизни страны – в развитых странах, где гигиенические навыки и циркуцизио среди населения достаточно распространены, встречается не более 1-2 случаев на 100000 населения в год, однако, в менее развитых странах заболеваемость резко возрастает. Пик заболеваемости приходится на 80 лет, однако имеется тенденция к появлению заболевания в более раннем возрасте.
 К факторам риска развития рака полового члена относят курение, фимоз, хронический баланопостит, наличие вируса папилломы человека, а так же наличие таких заболеваний, как склерозирующий лихен, болезнь Боуена и эритроплазия Кейра.
К факторам риска развития рака полового члена относят курение, фимоз, хронический баланопостит, наличие вируса папилломы человека, а так же наличие таких заболеваний, как склерозирующий лихен, болезнь Боуена и эритроплазия Кейра.
По своему гистологическому строению рак полового члена в 95% случаев является плоскоклеточным раком. Остальные проценты приходятся на саркому, меланому, базилиому и болезнь Педжета.
Кроме гистологического строения важна и стадия процесса. Наиболее распространенным принципом стадирования является система TNM, где первая буква – это оценка первичной опухоли, N – наличие метастатического поражения лимфоузлов, так называемое местное метастазирование, T – отдаленное метастазирование в другие органы.
Т – первичная опухоль
- ТХ Недостаточно данных для оценки первичной опухоли
- Т0 Первичная опухоль не определяется
- Tis Преинвазивная карцинома (carcinoma in situ
- Та Неинвазивная бородавчатая карцинома
- Т1 Опухоль распространяется на субэпителиальную соединительную ткань
- Т2 Опухоль распространяется на губчатое или пещеристое тело
- Т3 Опухоль распространяется на уретру или простату
- Т4 Опухоль распространяется на соседние структуры
N – регионарные лимфатические узлы
- NХ Недостаточно данных для оценки состояния регионарных лимфаузлов
- N0 Нет признаков поражения метастазами регионарных лимфаузлов
- N1 Метастазы в одном одиночном паховом лимфоузле
- N2 Метастазы в нескольких поверхностных паховых лимфоузлах или метастазы с обеих сторон
- N3 Метастазы в глубоких паховых лимфоузлах или в лимфоузлах таза, односторонние или двусторонни
М – отдаленные метастазы
- МХ Недостаточно данных для оценки наличия отдаленных метастазов
- М0 Отдаленных метастазов нет
- М1 Метастазы в отдаленные органы
Стадирование опухолевого процесса необходимо для выбора окончательной тактики лечения.
Симптомы рака полового члена
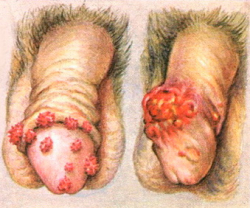
Наиболее часто первым симптомом заболевания является появление изменений на головке полового члена. Это может быть как плоское образование, так и грибовидное образование. Иногда первичный очаг представлен эрозией. Чаще всего поражается головка и крайняя плоть, намного реже поражается тело полового члена. В случае, когда первичный очаг располагается на внутреннем листке крайней плоти, заболевание может манифестировать увеличением и болезненностью паховых лимфатических узлов за счет появления метастазов или же по причине вторичного инфицирования. Так же возможно гное- и кровотечение, деструкция или самоампутация пениса.
Диагностика рака полового члена
Диагностика основывается на физикальном осмотре, а так же на данных визуализирующих методов, таких УЗИ, КТ и МРТ. УЗИ и МРТ необходимы для определения глубины первичного очага и вовлеченности в процесс различных структур члена. Выполнение компьютерной томографии направлено на выявление регионарной лимфаденопатии, что может свидетельствовать о вовлечении в процесс лимфатических узлов. Выполнение МРТ так же позволяет визуализировать лимфатические узлы, однако ни один из методов не дает ответа на вопрос, является ли увеличение лимфоузлов доброкачественным или нет.
Необходимой манипуляции в постановке диагноза является биопсия первичного очага. Если очаг небольшой, то возможно выполнение эксцизионной биопсии (удаление всего участка с подлежащими тканями). В случае больших размеров образования выполняют инцизионную биопсию из периферической зоны с захватом нормально участка ткани.
В качестве дообследования для выявления отдаленных метастазов показано выполнение остеосцинтиграфии, рентгенографии/КТ органов грудной клетки, а так же выполнение компьютерной томографии брюшной полости по показаниям.
Лечение рака полового члена
Золотой стандарт лечения рака полового члена – хирургическое лечение. В случае расположения опухоли на крайней плоти и наличия свободного от опухоли края возможно выполнение циркумцизио. Однако следует отметить, что в случае выбора данной хирургической тактики частота рецидивирования в среднем составляет 50%.
В случае расположения опухоли на головке полового члена возможна частичная пенэктомия, то есть удаление пораженного участка с захватом 1,5-2 см неизмененных тканей. В случае более близкого расположения опухоли к лобку, когда невозможно выполнить частичную пенэктомию или же когда культя пениса будет слишком мала для произведения мочеиспускания в положении стоя, рекомендовано выполнение тотальной пенэктомии (удаление всего полового члена) с формированием промежностной уретростомы (выведение уретры в промежность).
Наиболее актуальной на данном этапе считается методика Mohs или микрографическая хирургия, при которой ткани иссекаются до микроскопического подтверждения отсутствия опухоли в зоне удаления ткани. Возможно как единомоментное вмешательство так и длительное, предполагающее вмешательство каждый день от 1 до 7 дней.
Альтернативные методы лечения рака полового члена
В качестве альтернативных методов лечения возможно выполнение лазерной терапии, при которой опухолевая ткань коагулируется лазером с захватом 3 мм здоровой ткани.
Лучевая терапия при раке полового члена возможна, однако ее эффективность до сих пор обсуждается.
Брахитерапия – введение радиопрепаратов в опухоль посредством прокола, применяется при поверхностных опухолях или опухолях, затрагивающих губчатое или пещеристое тело. Однако следует учитывать, что размер опухоли должен быть не более 4 см.
Дистанционная лучевая терапия показана только при поверхностных опухолях или же преинвазивной карциноме.
Химиотерапевтическое лечение в качестве единственного метода лечения не показана при раке полового члена.
Паховая лимфаденэктомия – удаление лимфатических узлов в паховой области, выполняется строго по показаниям. Увеличение лимфатических узлов не в каждом случае является показанием к лимфаденэктомии.
Лучевая терапия при лечении метастатически пораженных лимфоузлов является паллиативной и не может считаться методикой выбора.
Вопрос об адъювантной химиотерапии и неоадъювантной химиотерапии решается в каждом отдельном клиническом случае.
 |
Автор статьи: Безруков Евгений Алексеевич, заведующий отделением Первого МГМУ им. И.М. Сеченова, профессор, д.м.н. |



