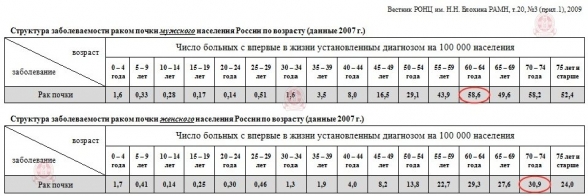
Заболеваемость ПКР зависит от возраста и достигает максимума к 70 годам. Мужчины страдают данной патологией в 2 раза чаще, чем женщины.
Институт Урологии и репродуктивного здоровья человека
Первого Московского Государственного Медицинского Университета им. И.М. Сеченова
г. Москва, ул. Большая Пироговская, 2, стр. 1 Отделение №1, м. Фрунзенская схема проезда
Рак почки, или почечноклеточный рак, замыкает первую десятку онкологических заболеваний. В подавляющем большинстве случаев развитие злокачественного новообразования начинается в проксимальных канальцах. Но встречаются случаи, когда источником развития раковой опухоли становятся клетки эпителия в чашечно-лоханочной системе.
 Не смотря на то, что рак почки - не самая распространённая форма рака, каждый год его обнаруживают у четверти миллиона жителей Земли. К сожалению, не смотря на все усилия врачей, около 100 тысяч человек ежегодно умирает. Процент заболеваемости значительно вырос за последние тридцать лет. Онкологи убеждены, что столь негативная статистика, отчасти связана с тем, что с повышением качества диагностики, рак почки просто чаще стали обнаруживать до того, как он приводит к летальному исходу.
Не смотря на то, что рак почки - не самая распространённая форма рака, каждый год его обнаруживают у четверти миллиона жителей Земли. К сожалению, не смотря на все усилия врачей, около 100 тысяч человек ежегодно умирает. Процент заболеваемости значительно вырос за последние тридцать лет. Онкологи убеждены, что столь негативная статистика, отчасти связана с тем, что с повышением качества диагностики, рак почки просто чаще стали обнаруживать до того, как он приводит к летальному исходу.
Рак почки симптомы:
Рак почки 1 стадии может проходить бессимптомно. Потому необходимо регулярно проходить диагностические обследования.
В подавляющем большинстве случаев симптомы исчезают после проведения радикальной операции. Но они могут возобновиться, если у пациента начнётся рецидив.
Факторы риска
Как вы можете видеть, риск во многом связан с образом жизни современного человека. Потому, если внимательно следить за состоянием здоровья, режимом, питанием, соблюдать физическую активность, вероятность возникновения рака почки можно существенно снизить.
 Чаще всего у пациентов диагностируется типичный, или светлоклеточный рак почки. На него приходится до 80% всех случаев заболевания.
Чаще всего у пациентов диагностируется типичный, или светлоклеточный рак почки. На него приходится до 80% всех случаев заболевания.
Второй по распространённости тип рака почки называется папиллярным – до 14% всех диагностируемых случаев. В области, поражённой опухолью, нарушается кровоснабжение.
На третьем месте рак почки, образующийся в корковом отделе собирательных трубочек. При исследовании клеток, в их цитоплазме часто находят мукополисахариды. Поэтому эта форма рака почки называется хромофобной.
Примерно у 2-5 процентов пациентов обнаруживают неклассифицированный рак. Эта форма мало изучена, потому отнести её к какому-либо определённому типу сложно.
Ещё около 2% случаев приходится на рак собирательных трубочек. Это заболевание часто возникает в достаточно юном возрасте.
Современная медицина обладает достаточным арсеналом средств для лечения такого заболевания, как рак почки. Но важнейшим фактором успешности является своевременное обнаружение. Для этого используются диагностические методики.
В первую очередь применяется ультразвук. УЗИ позволяет обнаружить новообразования, установить их размеры, форму, найти метастазы рака почки в окружающих тканях и органах.
Другой тип диагностики, использующий контрастное вещество, называется почечной ангиографией. Через небольшой прокол в паховой области врачи проводят микропроводник с катетером, через подвздошные сосуды в аорту до уровня почечной артерии и контрастируют. С попаданием в почечные ткани, оно даёт возможность изучить опухоль при рентгенографии под контролем рентгеноскопии.
Биопсия - забор ткани при помощи специальной биопсийной иглы. Полученный материал отправляется на гистологическое исследование. Этот метод в онко-урологии используется для определения вида опухоли, поразившей почку пациента. Но, так как есть риск осложнений, биопсию используют достаточно редко.
Компьютерная томография и МРТ входят в число современных и безопасных методов обследования пациентов. Они дают возможность обнаружить опухоль, определить степень распространения рака за пределы почки. МРТ применять в случае, если у пациента есть аллергическая реакция на контрастный препарат, вводимый при компьютерной томографии.
Среди наиболее современных и эффективных методов, позволяющих диагностировать рак почки особое внимание следует уделить мультиспиральной компьютерной томографии (МСКТ). На основании полученных данных врачи могут построить точнейшую трёхмерную модель почки пациента. Это позволяет прогнозировать успешность тех, или иных операций, учитывать все возможные риски, возникающие в ходе частичной (резекция опухоли почки), или радикальной нефрэктомии (удаление почки).
В процессе 3D – моделирования, хирурги могут получить максимум информации, что позволяет избежать сильных кровотечений, т.к. хирург имеет информацию о сосудах кровоснабжающих опухоль.
Эпидемиология
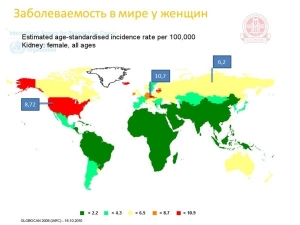
Рак почки занимает 10-е место по уровню заболеваемости среди злокачественных новообразований, а по уровню ее прироста уступает только раку простаты. По статистическим данным в 2008 году раком почки заболело 273518 человек.
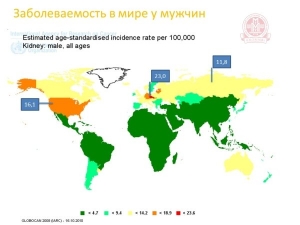
Заболеваемость равномерно распространена по странам мира. На представленном ниже рисунке приведены данные о заболеваемости у мужчин. Следует обратить внимание на то, что болеют люди в основном проживающие в северном полушарии среди экономически развитых стран! Но тем не менее самые высокие цифры в странах центральной Европы. Россия тоже одна из лидеров. У женщин заболеваемость традиционно ниже, но тем не менее тоже наблюдается тенденция к ее росту!
 |
 |
Заболеваемость ПКР зависит от возраста и достигает максимума к 70 годам. Мужчины страдают данной патологией в 2 раза чаще, чем женщины.

На сегодняшний день доказано, что курение табака является одним из наиболее значимых факторов риска развития различных злокачественных новообразований. Риск появления опухоли почки у курильщиков обеих половых групп возрастает с 30 до 60% по сравнению с некурящим населением. При отказе от курения вероятность развития заболевания снижается. По данным ряда международных исследований, в течение 25 лет после отказа от курения риск появления РП снижается на 15 %.
В большинстве исследований подтверждено неблагоприятное влияние чрезмерной массы тела на вероятность развития РП. Ожирение приводит к увеличению частоты заболеваемости ПКР на 20%. Колебания веса, а также значительное увеличение массы тела у взрослых являются независимыми факторами риска развития данной патологии. Кроме того, ожирение способствует развитию гипертензии, нефросклероза, метаболических нарушений и других факторов, ассоциированных с опухолевой индукцией.
В нескольких эпидемиологических исследованиях было отмечено увеличение риска развития РП у больных артериальной гипертензией на 20%. Остается открытым вопрос, является ли причиной развития ПКР собственно гипертензия или развитие опухоли потенцируется применением разнообразных гипотензивных препаратов.
Отмечен повышенный риск развития ПКР при терминальной стадии хронической почечной недостаточности (ХПН). В настоящее время проводятся исследования, направленные на выявление корреляции между вероятностью развития РП и наличием таких заболеваний, как поликистоз почек, подковообразная почка и семейная гломерулопатия.
В ряде работ отмечено увеличение заболеваемости ПКР у больных, страдающих сахарным диабетом. Тесная взаимосвязь между сахарным диабетом, ожирением и гипертензией затрудняет оценку истинного влияния каждого из этих заболеваний на частоту развития опухолей почки.
В эпидемиологических исследованиях отмечена корреляция частоты возникновения РП с употреблением мяса, растительных продуктов, а также маргарина и масла. Однако достоверного влияния конкретных продуктов питания на заболеваемость ПКР не выявлено. Возможно, патогенетическое значение имеют не сами исходные продукты, а вещества, образующиеся при приготовлении пищи. Доказанным канцерогенным эффектом обладают пиролизисные составляющие, в частности гетероциклические амины, вырабатывающиеся при термической обработке мяса. Употребление овощей и фруктов, по данным большинства авторов, способствует снижению риска развития РП. Влияние употребления алкоголя, кофе и чая на заболеваемость опухолями почки не изучено.
ПКР не является профессиональным заболеванием. Однако опубликованы данные о повышенном риске развития данной патологии у лиц, занятых на ткацком, резиново-каучуковом, бумажном производстве, имеющих контакт с промышленными красителями, нефтью и ее производными, промышленными ядохимикатами и солями тяжелых металлов.
В настоящее время в России и в большинстве стран мира используется классификация TNM. Система стадирования TNM основана на оценке размера опухоли (Т-tumor) в почке, количества пораженных лимфатических узлов (N-node), и наличия отдаленных метастазов (M-metastasis). Оценка компонентов T,N и M являются основой для группировки по стадиям.
Компонент Т относится к размеру первичной опухоли. Численное значение увеличивается с размером опухоли и степенью инвазивности (т.е. распространением опухоли в близлежащие ткани). Буква Т, сопровождающаяся числом от 0 до 4, описывает размер опухоли и распространение на соседние ткани. Некоторые из этих чисел подвергаются дополнительному уточнению при помощи букв, например, Т1а и Т1b. Чем больше цифра при букве Т, тем больше опухоль и/или интенсивнее ее проникновение в ткани около почки.
Компонент N обозначает наличие или отсутствие опухолей в соседних лимфатических узлах. Лимфатические узлы – это структуры размером с боб, в которых скапливается иммунные клетки (лимфоциты), помогающие бороться с инфекцией и раком. За буквой N следует число от 0 до 2, свидетельствующее о том, распространяется ли рак в лимфатические узлы рядом с почки и, если да – сколько узлов пострадало.
Компонент М указывает, как далеко раковые клетки распространились от первичной опухоли. За буквой М следует цифра 0 или 1, свидетельствующая о том, появились ли отдаленные метастазы в органах и тканях, или нет.
Первичная опухоль (Т)
ТХ — первичная опухоль не может быть оценена (информация отсутствует);
Т0 — первичная опухоль не определяется;
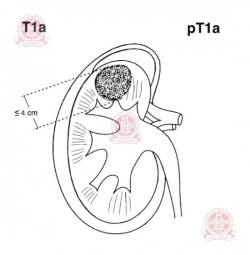
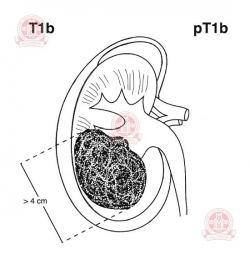
Т1 — опухоль диаметром < 7 см в наибольшем измерении и не выходит за пределы почки:
 |
 |
||||
| T1a — опухоль ≤ 4 см | T1b — опухоль 4-7 см | ||||
Т2 — опухоль диаметром > 7 см в наибольшем измерении и все еще не выходит за границы почки:
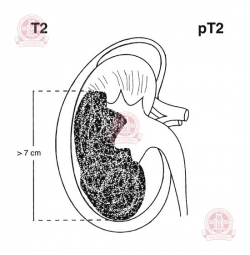 |
T2a — опухоль 7-10 см T2b — опухоль > 10 см |
Т3 — опухоль распространяется в крупные вены, или инвазирует надпочечник, или окружающие ткани, но не выходит за пределы фасции Герота:
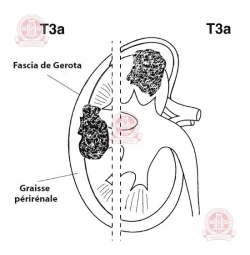 |
Т3а — опухоль распространяется на надпочечник или в жировую ткань вокруг почки, но не выходит за границы волокнистой фиброзной ткани, называемой фасцией Герота, которая окружает почку и соседнюю жировую ткань. | ||
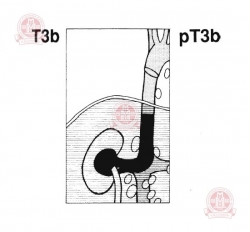 |
Т3b — опухоль распространяется на большую вену, выходящую из почки (почечную вену) и/или ту часть крупной вены, впадающей в сердце (полой вены), которая находится в пределах брюшной полости.
|
||
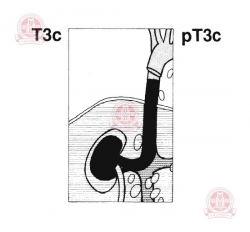 |
Т3с — опухоль достигает или внедряется в стенку той части полой вены, которая находится в грудной клетке.
|
Т4 — опухоль распространяется за пределы фасции Герота (волокнистой фиброзной ткани, которая окружает почку и жировой ткани рядом с почкой):
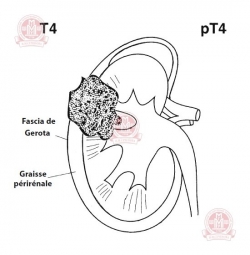 |
T4 — опухоль распространяется за пределы фасции Герота |
Регионарные лимфатические узлы (ЛУ) (N)
NX — регионарные ЛУ не могут быть оценены (информация отсутствует);
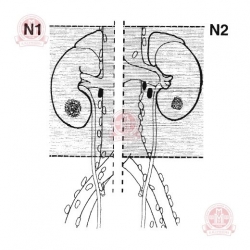
N0 — нет признаков метастатического поражения регионарных ЛУ;
 |
 |
||||
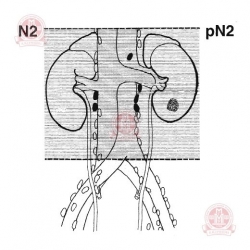
| N1 — метастазы в 1 регионарный (соседний) ЛУ | N2 — метастатическое поражение > 1 регионарного ЛУ | ||||
Степень развития метастазов (М)
МХ — отдаленные метастазы не могут быть оценены (информация отсутствует);
М0 — нет отдаленных метастазов;
М1 — выявляются отдаленные метастазы, включая метастазы в нерегионарные (не находящиеся рядом с почкой) ЛУ и/или метастазы в другие органы (такие как легкие, костная ткань или головной мозг).
Характер распространение болезни и последующая постановка стадии рака почки устанавливается при помощи инструментальных методов обследования (КТ, МРТ). Стадийность заболевания выражается римскими цифрами, от стадии I (наименее серьезная или ранняя стадия) до стадии IV (наиболее серьезная или поздняя стадия).
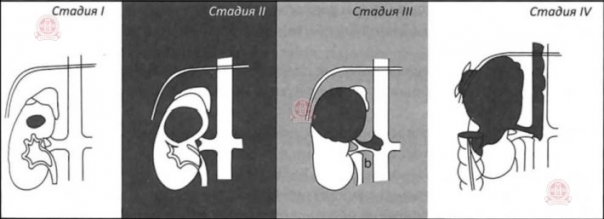
Стадия I: T1a-T1b, N0, M0. Опухоль размером 7 см или меньше, не выходит за границы почки. Нет распространения на лимфатические узлы или отдаленные органы.
Стадия II: Т2, N0, M0. Опухоль более 7 см и все еще не выходит за границы почки. Не распространяется на лимфатические узлы или отдаленные органы.
Стадия III: Т1а-Т3b, N1, M0 или Т3а-Т3с, N0, М0. Несколько комбинаций Т и N входят в эту стадию. Она описывает любую опухоль, которая распространяется только на один соседний лимфатический узел, но не на другие органы. Стадия III включает так же опухоли, которые не распространяются на лимфатические узлы или отдаленные органы, но распространяются на надпочечники, на жировую ткань вокруг почки и/или проросли в крупную вену (полую вену), направляющуюся от почки к сердцу.
Стадия IV: Т4, N0-N1, М0 или любое Т, любое N, М1. Несколько комбинаций категорий Т, N и М входят в эту стадию, включающую все опухоли, которые распространяются прямо через жировую ткань и за пределы фасции Герота. Стадия IV включает также любые опухоли, которые распространяются на более чем один лимфатический узел около почки, или на любой лимфатический узел в отдалении от почки, или на любые отдаленные органы, такие как легкие, костная ткань и головной мозг.
| I | T1 | N0 | M0 |
| II | T2 | N0 | M0 |
| III |
T3 T1, T2, T3 |
N0 N1 |
M0 M0 |
| IV |
T4 любая Т любая Т |
любое N N2 любое N |
M0 M0 M1 |
GX — степень дифференцировки не может быть оценена;
G1 — высоко дифференцированная опухоль;
G2 — умеренно дифференцированная опухоль;
G3-4 — низкодифференцированная/ недифференцированная опухоль.
На ранних стадиях заболевания рак почки практически не имеет каких-либо симптомов. Симптомы в основном появляются при поздних стадиях рака.
Среди них наиболее часто встречаются:
• боль (ноющая или острая) в поясничной области,
• появление примеси крови в моче (возможно со сгустками),
• пальпируемое опухолевидное образование в проекции почки,
• повышение артериального давления (гипертензия),
• повышения уровня эритроцитов крови (эритроцитоз),
• повышение уровня кальция в крови (гиперкальциемия),
• постоянное повышение температуры тела (гипертермия) и др.
При более поздних стадиях заболевания появляются такие симптомы заболевания, как:
• снижение аппетита,
• похудание,
• бледность кожных покровов за счет анемии,
• повышение СОЭ,
• общая слабость,
• быстрая утомляемость и др.
• кашель,
• кровохарканье.
• боль в проекции пораженной кости,
• патологические переломы костей,
• компрессия спинного мозга,
• определяемое при пальпации образование.
• быстропрогрессирующие неврологические проявления.
• желтуха,
• увеличение живота за счет скопления жидкости в брюшной полости (асцит).
Поскольку рак почки может метастазировать (распространятся) в другие органы и ткани, очень важно пройти тщательное обследование, чтобы исключить в них наличие опухолевых очагов. При всех подходах сначала проводится тщательный медицинский осмотр, сопровождающийся исчерпывающим обсуждением проблем со здоровьем в прошлом и в настоящее время. Врач вырабатывает план обследования, который обычно включает несколько диагностических процедур.
Наиболее важными лабораторными параметрам, которые могут изменяться у больных раком почки, являются: гемоглобин (анемия вследствие недостаточного количества эритроцитов), уровень сывороточного кальция (гиперкальциемия) и СОЭ (является также фактором прогноза), креатинин и скорость клубочковой фильтрации (оценка функционального состояния почек), щелочная фосфатаза (повышение может свидетельствовать о наличии метастазов в печень и кости), лактатдегидрогеназа.
Роль физикального обследования в диагностике рака почки невелика. Однако обнаружение следующих симптомов должно стать поводом для проведения более детального лучевого обследования:
• Наличие пальпируемой опухоли в брюшной полости;
• Пальпируемые шейные лимфатические узлы;
• Постоянное варикоцеле;
• Двусторонний отек нижних конечностей, что может свидетельствовать о вовлечении венозной системы.
Ультразвуковое исследование используется на первом этапе диагностики подозрительных образований в почках или при биопсии опухоли почки. УЗИ опухоли складывается из картин, полученных после отражения звука от плотных негомогенных тканей опухоли, кровеносных сосудов, кровоизлияний, некротических тканей, каждая из которых имеет акустически различную плотность.
Метод применяется как один из основных инструментов для получения изображений органа при обследовании в случае рака почки. КТ дает точную оценку органа и его вовлечения в опухолевый процесс. КТ назначается пациентам, у которых при прощупывании в поясничной области определяется плотное образование. КТ дает более подробную картину, чем обычное рентгеновское обследование, поскольку поочередно делаются снимки органов в одном тонком срезе, срез за срезом, под разными углами съемки. Затем компьютер соединяет эти изображения в одно целое, чтобы показать размер и местонахождение всех аномальных участков. Для усиления четкости изображения органов брюшной полости назначается прием взвеси сульфата бария (через рот) перед томографией. Также практикуется внутривенное введения контрастного вещества. Обычно при процедуре КТ не возникает боли. Введение контрастного вещества внутривенно может вызвать чувство жара, "прилива". У некоторых пациентов может возникать аллергическая реакция на вводимый внутривенно контраст, особенно у лиц с аллергией на йод. Иногда внутривенный контраст не вводят, если функция почек ослаблена, что определяется уровнем креатинина.
Данный метод успешно используется в клинической практике.
В случае если результаты КТ неопределённые, в клинической практике выполняют МРТ для получения дополнительной информации. МРТ является более подходящим методом для оценки состояния определённых органов и систем, например, костей, головного мозга и позвоночника. МРТ также показана пациентам с аллергией на внутривенный контраст (йод) и беременным без нарушения функции почек. При МРТ в качестве внутривенного контраста используются соединения гадолиния.
Радиоизотопное исследование почек выполняется с целью определения функции обеих почек.
Это метод исследования, при котором проводится прижизненный забор клеток или тканей из организма и последующее их микроскопическое исследование. Биопсия не является обязательным методом подтверждения диагноза при подозрении на рак почки. Тонкоигольная биопсия (забор ткани из почки путем прокола тонкой иглой под контролем УЗИ или КТ) имеет ограниченное применение в первоначальном обследовании пациентов, но может иногда рассматриваться в неясных случаях.
В настоящее время выполняется только в случаях, когда требуется точная информация о количестве почечных артерий, сосудистой архитектонике почки, а также при подозрении на заинтересованность магистральных сосудов. Показаниями к проведению ангиографии являются: планируемая сложная резекция почки; опухолевый тромбоз нижней полой вены при сомнениях в источнике происхождения опухолевого тромба; планируемая эмболизация почечной артерии.
Сканирование костей (остеосцинтиграфия)
Сканирование костей используется для того, чтобы проверить, нет ли метастазирования рака почки в кости. Оно проводится путем введения небольших количеств специального радиоактивного вещества через вену в кровоток пациента. Это вещество переносится в костную ткань и накапливается в местах, в которых наблюдается высокая активность костных клеток. Обследование может определить наличие как раковых, так и нераковых заболеваний, и не позволяет провести различие между злокачественными новообразованиями и другими заболеваниям например, артритом. Также в некоторых случаях метастазы рака почки в кости не выявляются при сканировании. Поэтому для точной оценки характера изменений в костях при положительном результате сканирования или при жалобах пациента на боли в костях при отрицательном результате сканирования проводят дополнительные обследования, такие как рентгенография или КТ.
КТ и рентгенография органов грудной клетки
Рентгенография органов грудной клетки позволяет заподозрить метастазы рака почки в легких и средостении. Если на рентгенограмме видны отклонения от нормы, проводится КТ-исследование грудной клетки, которое помогает определить характер изменений.
На основании данных обследования врач принимает решение о выборе оперативной тактики. Чаще выполняется радикальная операция с целью удаления всех опухолевых клеток. Тем не менее, резекция почки является равноценной заменой у пациентов с маленькими опухолями.
ВИД И ОБЪЕМ ОПЕРАЦИИ ЗАВИСЯТ ОТ ТИПА, РАЗМЕРА ОПУХОЛИ, СТЕПЕНИ РАСПРОСТРАНЕНИЯ БОЛЕЗНИ, А ТАКЖЕ ОБЩЕГО СОСТОЯНИЯ ПАЦИЕНТА.


